Endostory No.14: Chỉ định ESD mở rộng cho ca tổn thương ung thư sớm dạ dày kích thước lớn
Trong điều trị ung thư sớm dạ dày, các chỉ định ESD tuyệt đối đã trở thành phổ biến đối với các tổn thương nhỏ có kích thước <=2cm, có nguy cơ di căn hạch gần như bằng 0, không có loét (UL0), giới hạn ở lớp niêm mạc (T1a), thì chỉ định ESD mở rộng dành cho các tổn thương lớn hơn sẽ cần thêm nhiều sự quan sát và đánh giá dựa trên nội soi phóng đại cũng như đánh giá kĩ càng giải phẫu bệnh sau can thiệp.
Tuần này, ENDOSTORY #14 sẽ mang tới một ca lâm sàng với tổn thương > 3cm với chỉ định ESD mở rộng cùng những đánh giá chi tiết trước và sau khi tiến hành can thiệp ESD của bác sĩ.
Bệnh cảnh & Các đánh giá cận lâm sàng
Bệnh nhân nam, 61 tuổi, tiền sử khỏe mạnh. Nhập viện vì có biểu hiện đau bụng nhiều ngày, không nôn, không gầy sút, khi thăm khám phát hiện u dạ dày.
Xét nghiệm máu cho thấy men gan (GOT, GPT) và acid uric tăng, siêu âm ổ bụng không phát hiện bất thường. Nội soi dạ dày ghi nhận tại thân vị, bờ cong lớn và mặt sau có tổn thương dạng 0-IIa+c, kích thước khoảng 4cm, ranh giới rõ. Giải phẫu bệnh ban đầu cho kết quả loạn sản độ cao.
Đánh giá theo phân loại Kyoto với tổng điểm 5 cho thấy đây có nguy cơ rất cao là một tổn thương ung thư dạ dày với các dấu hiệu:
- Teo niêm (C-O: C2): 1 điểm
- Dị sản ruột: 1 điểm
- Nếp niêm phì đại: 1 điểm
- Nốt sần: 0 điểm
- Xung huyết lan tỏa, RAC (–): 2 điểm
- HP dương tính
=> Tổng điểm: 5
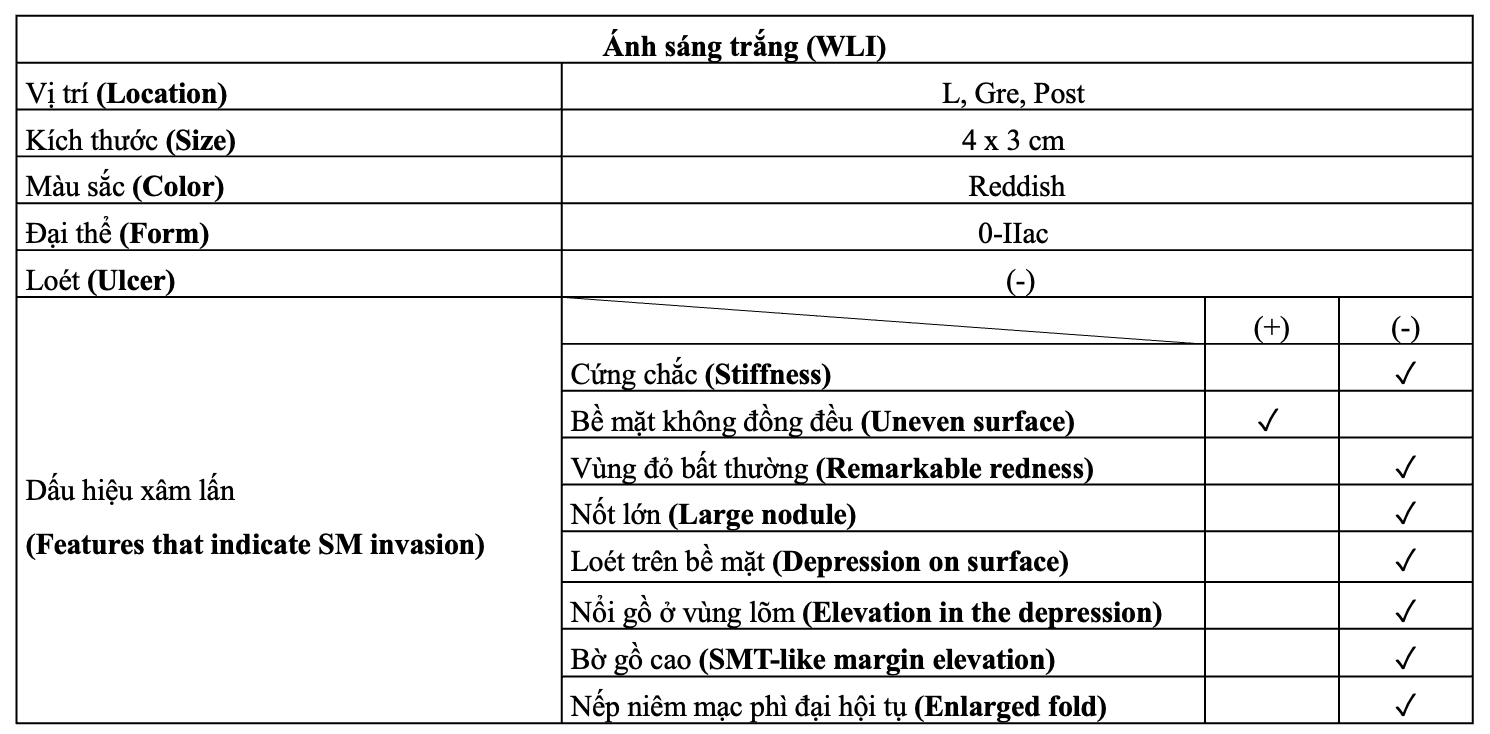
Đánh giá tổn thương với WLI
Tổn thương được phát hiện tại thân vị, bờ cong lớn, mặt sau (L, Gre, Post) với kích thước khoảng 4 × 3 cm, hình thái 0-IIa+c, màu sắc đỏ sẫm. Đáng chú ý, tổn thương không có loét.
Trong số các dấu hiệu gợi ý xâm lấn dưới niêm (SM invasion), dấu hiệu ghi nhận được là bề mặt không đồng đều.
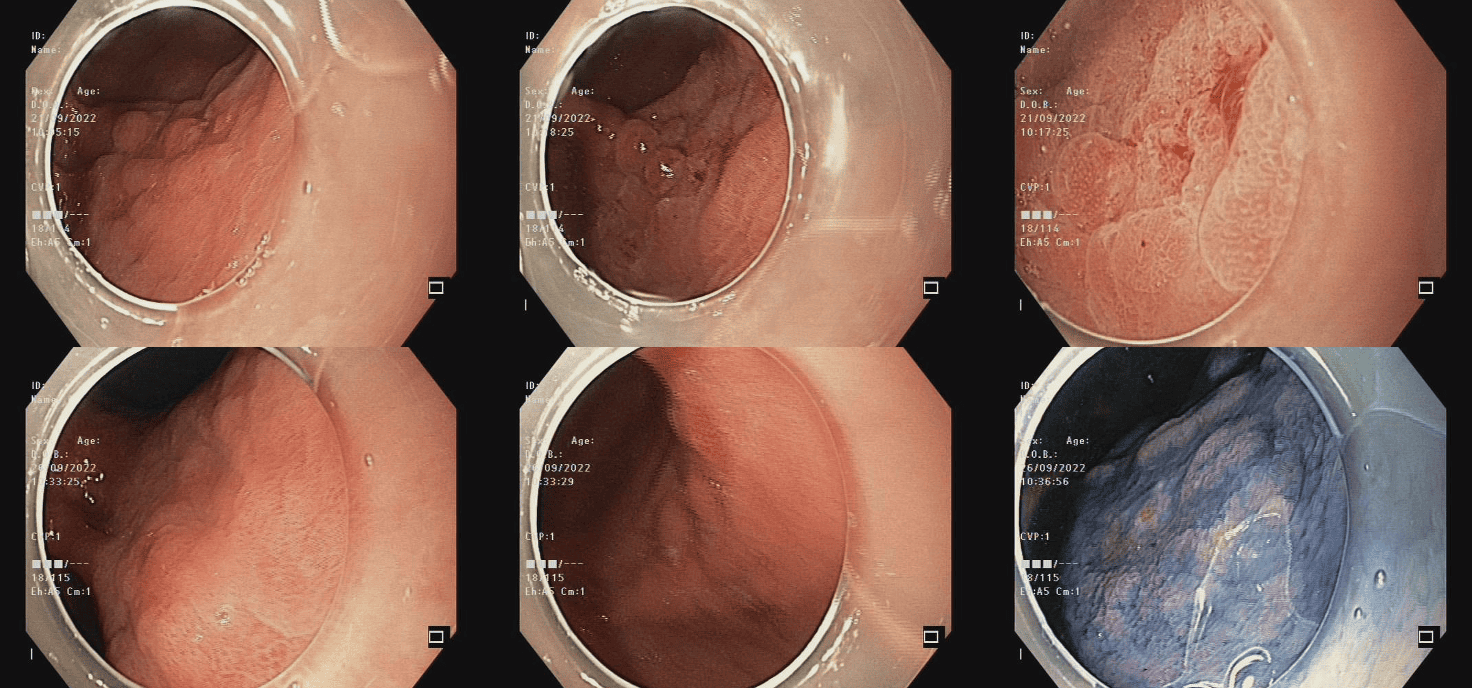
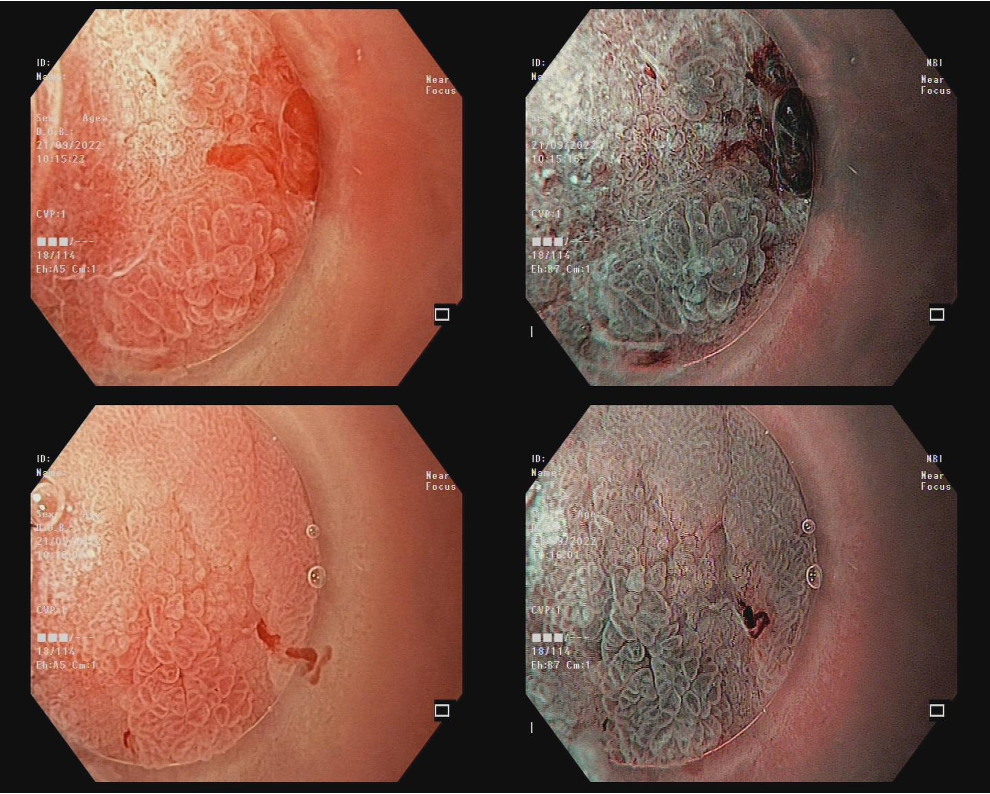
Đánh giá trên NBI phóng đại: niêm mạc nền, vùng rìa, niêm mạc tổn thương và các dấu hiệu khác
Quan sát trên hình ảnh NBI phóng đại, cấu trúc bề mặt (MS) và vi mạch (MV) của niêm mạc nền đều giữ được đặc điểm bình thường. Các mao mạch phân bố đối xứng, sắp xếp đều đặn, trong khi các phần biểu mô rìa khe tuyến xuất hiện với hình oval hoặc hình liềm đồng đều.
Đáng chú ý, có sự hiện diện của LBC (+) (Light Blue Crest) – dấu hiệu đặc trưng gợi ý dị sản ruột. Tuy nhiên, không ghi nhận bất tương hợp cấu trúc giữa bề mặt và mạch máu.
Điều này cho thấy niêm mạc nền có tình trạng biến đổi mạn tính (dị sản ruột), nhưng chưa xuất hiện hình ảnh gợi ý loạn sản nặng hoặc ác tính ngoài vùng tổn thương chính.

Đánh giá vùng rìa, thấy có xuất hiện ranh giới rõ ràng cũng như có dấu hiệu vi xâm lấn trong biểu mô.

Quan sát niêm mạc tổn thương, cho thấy sự thay đổi rõ rệt về cả cấu trúc vi mạch (MV) và vi bề mặt (MS). Hệ thống vi mạch xuất hiện bất thường, sắp xếp không đều, giãn và ngoằn ngoèo, trong khi cấu trúc bề mặt biểu mô cũng biến dạng, mất đi sự đồng nhất vốn có.

Bên cạnh đó, các dấu hiệu khác phải kể tới WOS không đều, phân bổ bất đối xứng, cũng là dấu hiệu của khối u ác tính.

Chỉ định ESD mở rộng
Với các đánh giá kĩ càng trên hình ảnh nội soi phóng đại, tổn thương được phát hiện có ranh giới rõ ràng, với mạch máu bất thường, phân bố không đều và bề mặt niêm mạc mất tính đồng nhất. Các đặc điểm này gợi ý mạnh đến ác tính.
- Chẩn đoán: Ung thư biểu mô tuyến dạ dày (Carcinoma).
- Dự đoán mức độ xâm lấn: T1a, giới hạn từ lớp biểu mô (LPM) đến lớp cơ niêm (MM).
- Dự đoán mô bệnh học: Ung thư tuyến biệt hoá tốt (Well-differentiated adenocarcinoma – WDA).
Hướng điều trị
- Tổn thương có kích thước > 3 cm.
- Mô học cho thấy biệt hoá tốt.
- Giai đoạn T1a.
Với các đặc điểm trên, bệnh nhân được chỉ định ESD mở rộng.
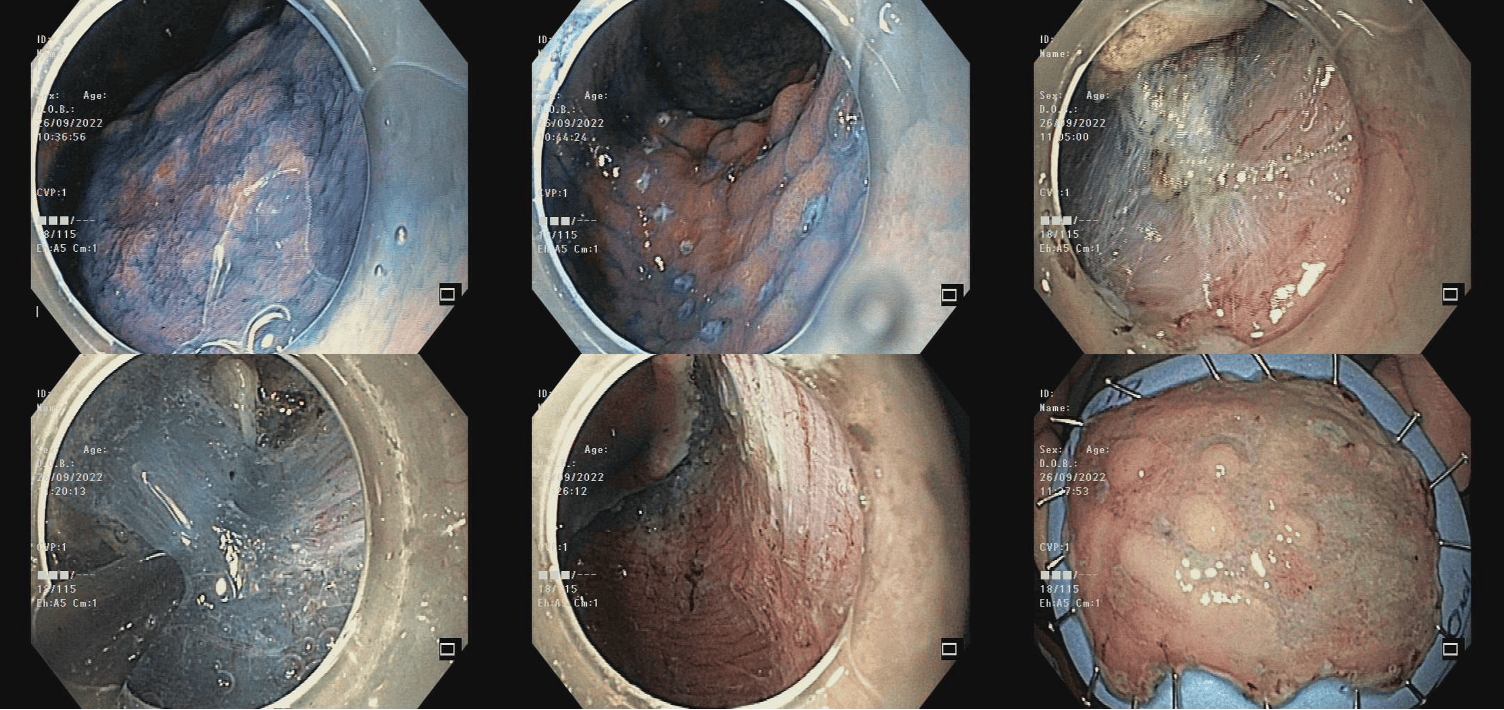
Kết quả: Ca ESD được thực hiện trong vòng 50 phút, không xảy ra tai biến trong và sau can thiệp.
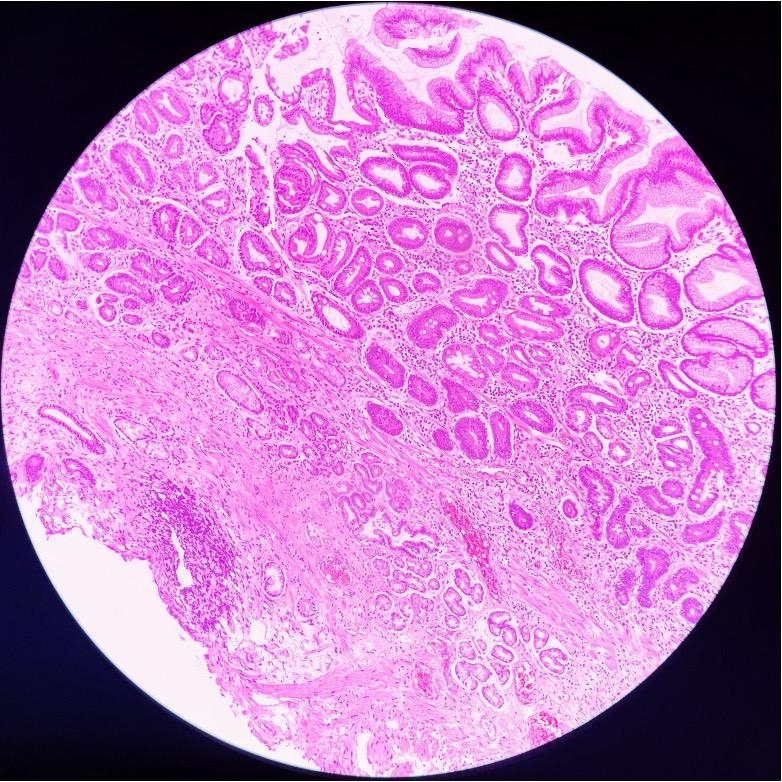
Đánh giá kết quả giải phẫu bệnh
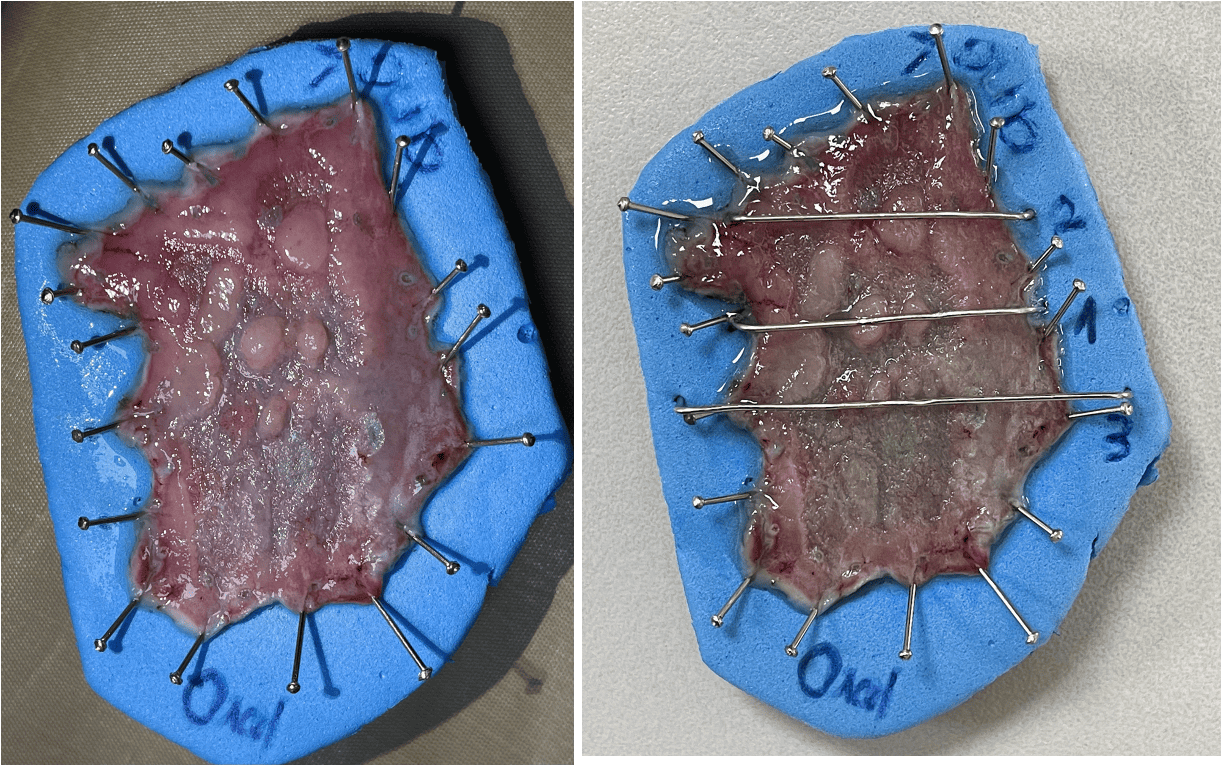
Đánh giá kết quả giải phẫu bệnh 3 lát cắt cho thấy:
Lát cắt 1 và 2:
- Bề mặt biểu mô tuyến loạn sản độ thấp cấu trúc vẫn còn đồng đều, biểu mô rìa (vùng depressed) teo, carcinoma
- Mô đệm nhiều tế bào viêm xâm nhập
- Cấu trúc các lớp MM, SM vẫn nguyên vẹn
- Tế bào hình đài (goblet)
Lắt cắt 3:
- Bề mặt biểu mô tuyến loạn sản độ thấp và
- Mô đệm nhiều tế bào viêm xâm nhập
- Cấu trúc các lớp MM, SM vẫn nguyên vẹn
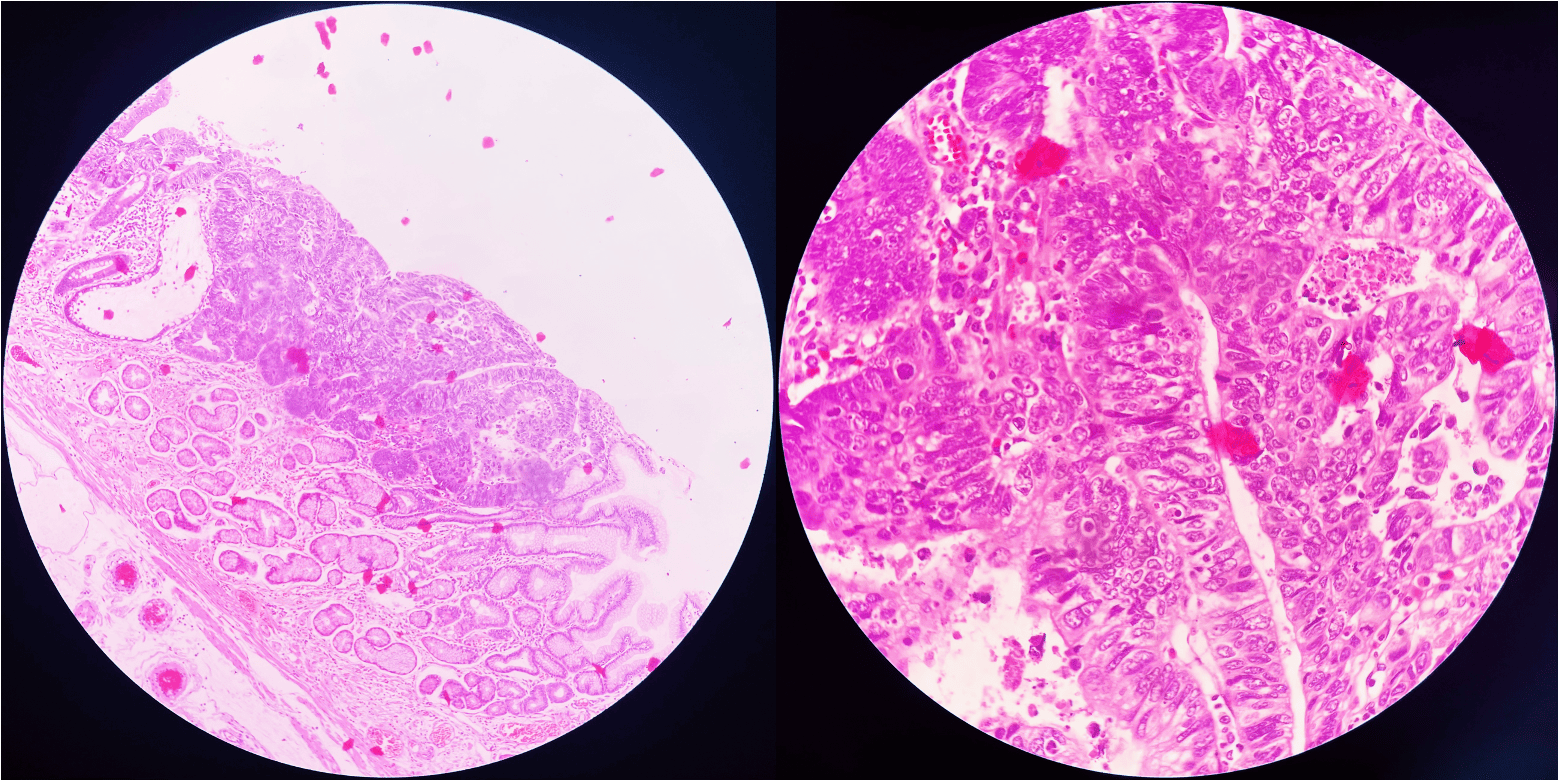
Ở cả ba lát cắt, mô bệnh học đều cho thấy hình ảnh viêm mạn tính của niêm mạc dạ dày. Các tế bào viêm xâm nhập khu trú, tạo thành những nang dịch ở lớp đệm. Hiện tượng này dẫn đến việc lớp mô đệm bị đẩy lên cao, khiến biểu mô bề mặt cũng nhô lên.

Trong ổ ung thư, hình ảnh mô học cho thấy sự biến đổi ác tính rõ rệt so với các lát cắt niêm mạc viêm trước đó. Biểu mô bề mặt và cấu trúc tuyến đã thay đổi mạnh mẽ: các tế bào u có nhân tăng sắc, sắp xếp lộn xộn, mất cực tính, không còn cấu trúc hốc nhầy rõ ràng. Các tuyến u kết hợp dày đặc, kiểu hình mắt sàng, back-to-back, tạo thành những cụm tuyến bất thường. Đặc biệt, tế bào ung thư đã phá vỡ màng đáy và xâm nhập xuống mô đệm, khẳng định chẩn đoán carcinoma tuyến dạ dày.
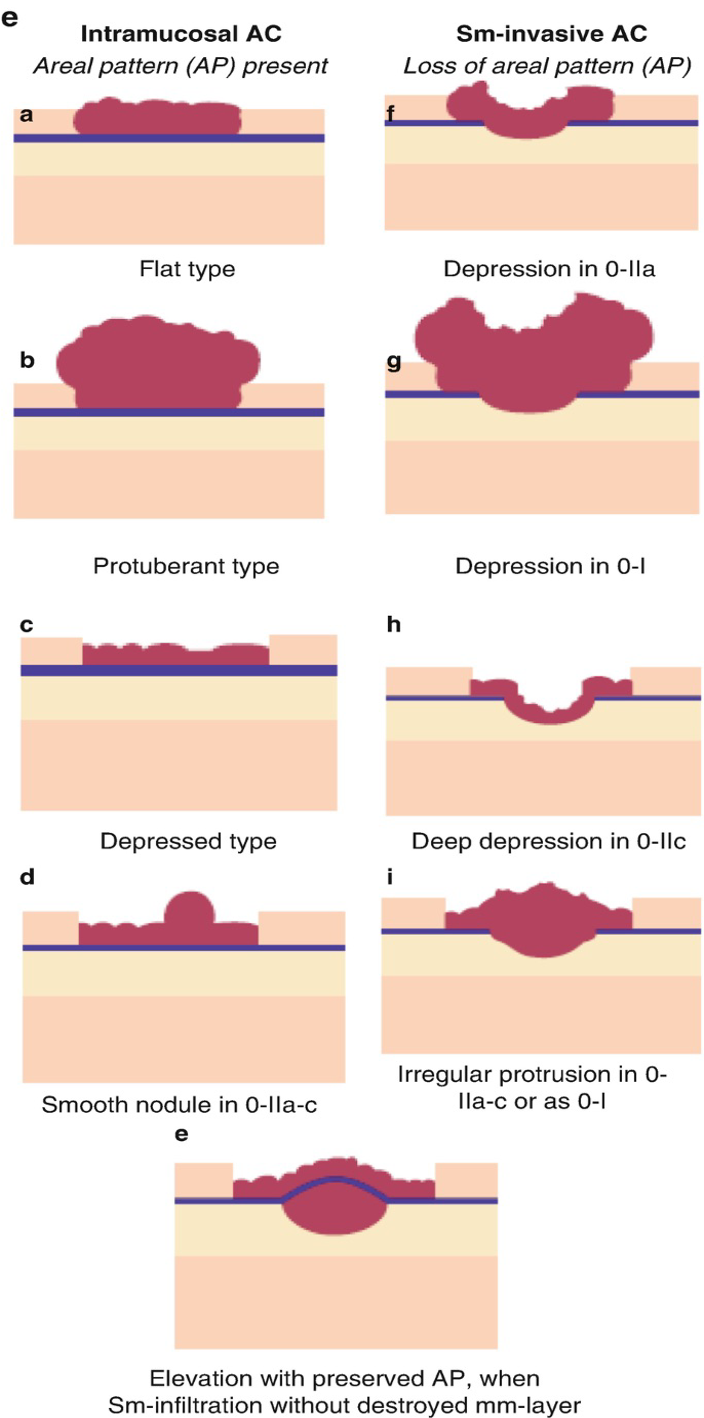
Một điểm quan trọng trong đánh giá ung thư dạ dày sớm là dự đoán độ sâu xâm lấn dựa trên hình thái tổn thương: ung thư còn khu trú trong lớp niêm mạc (Intramucosal AC) và ung thư đã xâm lấn lớp dưới niêm (Sm-invasive AC).
- Với tổn thương trong niêm mạc, đặc điểm nổi bật là mô hình bề mặt (areal pattern, AP) vẫn còn bảo tồn. Các dạng thường gặp bao gồm tổn thương phẳng, gồ cao, lõm nhẹ hoặc có nốt nhỏ nổi trên bề mặt.
- Ngược lại, khi xâm lấn xuống dưới niêm, AP thường bị phá vỡ, bề mặt trở nên bất thường với hình ảnh lõm sâu (0-IIc), gồ không đều hoặc dạng lõm – gồ kết hợp. Đây là những dấu hiệu gợi ý xâm lấn SM và có ý nghĩa tiên lượng quan trọng.
Ở ca bệnh này, GPB xác nhận ung thư vẫn còn khu trú trong lớp niêm mạc (T1a-MM), phù hợp với hình thái tổn thương 0-IIa+c quan sát được nội soi. Điều này vừa củng cố độ tin cậy của đánh giá nội soi, vừa chứng minh việc lựa chọn ESD mở rộng là hợp lý và an toàn.