ENDOSTORY #9: Từ ca ESD đầu tiên tới tư duy chiến lược trong can thiệp – Một số kinh nghiệm rút ra từ thực tiễn
Với mỗi cơ sở y tế, ca ESD đầu tiên được thực hiện thành công có thể là một cột mốc quan trọng, đánh dấu bước chuyển lớn từ thủ thuật cắt niêm EMR sang một hình thức can thiệp sâu hơn và phức tạp hơn với tiềm năng điều trị triệt căn hiệu quả hơn cho ung thư sớm đường tiêu hoá.
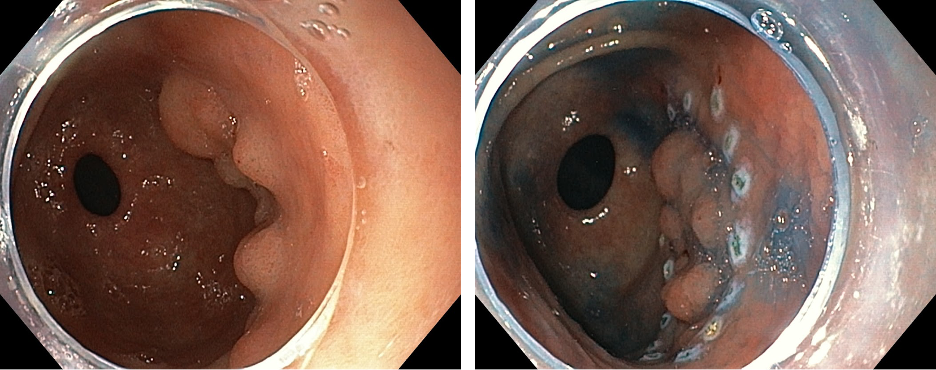
Tuy nhiên, quá trình chuyển đổi từ “thử nghiệm kỹ thuật” sang “can thiệp hiệu quả”, đòi hỏi bác sĩ thực hành không chỉ nắm chắc thao tác, mà còn cần luyện tập rất nhiều để có thể dần hình thành tư duy can thiệp chiến lược.
Mỗi ca ESD là một chuỗi ra quyết định mang tính chiến lược – từ khâu đánh giá tổn thương, lựa chọn bệnh nhân phù hợp, xây dựng kế hoạch can thiệp cho đến thao tác kỹ thuật và kiểm soát biến chứng trong và sau thủ thuật.
ENDOSTORY #9 sẽ cùng bạn đi qua quy trình hình thành tư duy chiến lược trong ESD, đồng thời chia sẻ những kinh nghiệm thực tiễn được đúc rút từ quá trình nhiều năm can thiệp ung thư sớm của bác sĩ Trần Đức Cảnh – với hy vọng mang lại những góc nhìn thiết thực cho các bác sĩ trẻ đang từng bước tiếp cận kỹ thuật này.
Tổng quan về kỹ thuật ESD
ESD (Endoscopic Submucosal Dissection) – là kỹ thuật nội soi cắt bỏ nguyên khối các tổn thương đường tiêu hoá dưới niêm mạc, giúp điều trị các polyp có kích thước lớn, các tổn thương nghi ngờ tiến triển thành ác tính hoặc các tổn thương ác tính giai đoạn sớm. So với phương pháp EMR (Endoscopic Mucosal Resection – kĩ thuật nội soi cắt hớt niêm mạc), ESD có ưu điểm là cho phép lấy nguyên khối tổn thương, kể cả các tổn thương ở vị trí khó, giúp đánh giá chính xác mô bệnh học, giảm nguy cơ tái phát tại chỗ.
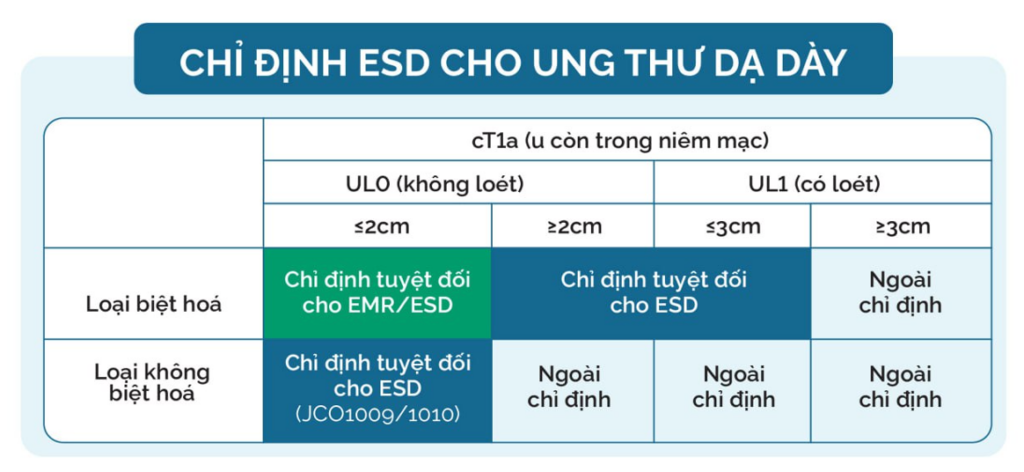
ESD là một trong những lựa chọn điều trị tiêu chuẩn cho ung thư dạ dày giai đoạn sớm (cT1a – khối u còn trong lớp niêm mạc), khi tổn thương còn chưa xâm lấn lớp cơ niêm hoặc lớp dưới niêm mạc và chưa có nguy cơ di căn hạch. Theo JCOG1009/101, chỉ định ESD cho ung thư sớm dạ dày như sau:

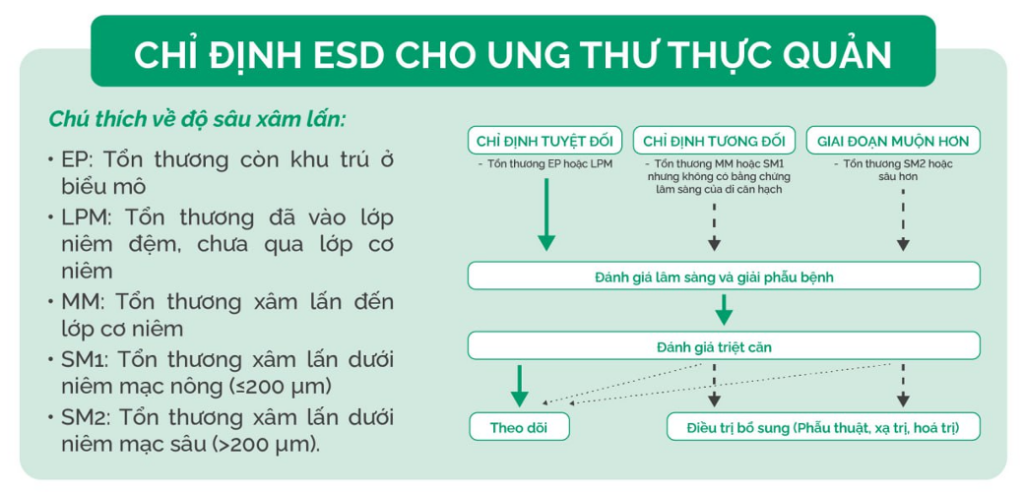
Với tổn thương ở thực quản, ESD được chỉ định dựa theo độ sâu xâm lấn mô học và nguy cơ di căn hạch. Các phân loại độ sâu xâm lấn bao gồm:
- EP – Epithelium: Tổn thương còn khu trú ở biểu mô
- LPM – Lamina propria mucosae: Tổn thương đã vào lớp niêm đệm, chưa qua lớp cơ niêm
- MM – Muscularis mucosae: Tổn thương xâm lấn đến lớp cơ niêm
- SM1: Tổn thương xâm lấn dưới niêm mạc nông (≤200 µm)
- SM2: Tổn thương xâm lấn dưới niêm mạc sâu (>200 µm)
Theo JGES, chỉ định cho tổn thương thực quản như sau:

Tư duy chiến lược trong can thiệp ESD
Một chiến lược can thiệp ESD hiệu quả không chỉ bắt đầu từ đường cắt đầu tiên mà cần được chuẩn bị kỹ lưỡng từ kiến thức nền, đánh giá lâm sàng đến kỹ thuật thực hành. Có thể chia quá trình này thành 4 trụ cột chính:
Nắm vững lý thuyết: Kiến thức là nền tảng quan trọng
Để thực hiện ESD an toàn và triệt để, bác sĩ thực hiện thủ thuật cần được trang bị đầy đủ kiến thức nền tảng. Những tài liệu kinh điển như “Endoscopic Submucosal Dissection – Principles and Practice”, atlas NBI hay sách chuyên sâu về hình ảnh dải tần hẹp (Narrow Band Imaging) là nguồn tham khảo giá trị cho các bác sĩ.

Đánh giá tổn thương trước can thiệp: Không bỏ sót chi tiết nào
Việc đánh giá được thực hiện 1–3 ngày trước can thiệp, bao gồm:
- Vị trí tổn thương (góc bờ cong nhỏ, vùng sát môn vị, thực quản dưới…)
- Kích thước và hình thái bề mặt
- Độ sâu nghi ngờ xâm lấn
- Nguy cơ chảy máu/thủng
- Khả năng hẹp sau can thiệp
Các kỹ thuật nội soi như nhuộm màu, NBI phóng đại có thể đóng vai trò then chốt trong việc xác định và đánh giá tổn thương, từ đó quyết định chiến lược cắt phù hợp.
Đánh giá sự phù hợp: Đứng trên góc nhìn của bác sĩ ung bướu
Không phải tổn thương nào cũng phù hợp cho kỹ thuật ESD. Việc đánh giá bệnh nhân cần phù hợp để làm ESD hay không cần được thực hiện toàn diện, với các yếu tố:
- Tiền sử điều trị: đã phẫu thuật, hóa trị, xạ trị hay chưa
- Các bệnh lý nền: rối loạn đông máu, tim mạch, hô hấp
- Chỉ định ESD có thật sự cần thiết và phù hợp?
(Ví dụ: Bệnh nhân ung thư thực quản 1/3 trên sát miệng thực quản, xâm lấn T3N2 → KHÔNG phù hợp để thực ESD)
Lập kế hoạch cắt tổn thương và dự phòng biến chứng
Kế hoạch can thiệp cần cụ thể hóa thành:
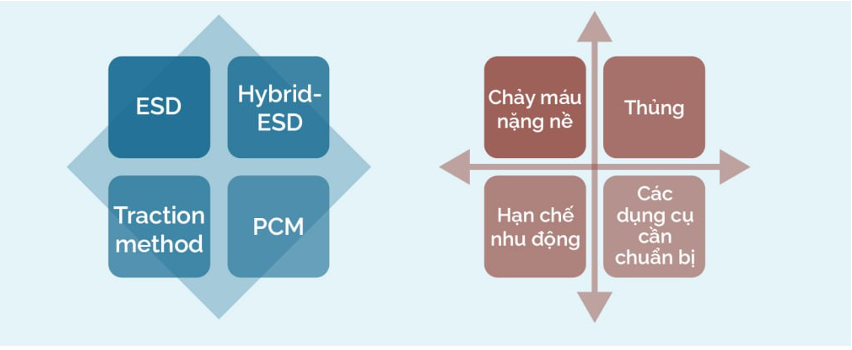
- Lựa chọn kỹ thuật phù hợp: ESD thường quy, Hybrid ESD, traction method hoặc PCM (Pocket-creation method)
- Kế hoạch dự phòng biến chứng: Chuẩn bị sẵn các dụng cụ cầm máu, kiểm soát nguy cơ thủng, dự trù phương án thay đổi hướng tiếp cận nếu khó khăn phát sinh
Ngoài ra, tư thế thao tác, cách bố trí màn hình và phối hợp với kỹ thuật viên/ điều dưỡng cũng cần được tính toán từ đầu để ca can thiệp có thể được diễn ra thuận lợi nhất.
Một vài kinh nghiệm rút ra từ thực tiễn
Là một trong những bác sĩ tiên phong cho kỹ thuật ESD tại Việt Nam với ca ESD đầu tiên được thực hiện từ năm 2018, bác sĩ Trần Đức Cảnh chia sẻ một số kinh nghiệm “thực chiến” rút ra trong thực hành can thiệp nội soi của mình.
- Về phương pháp tiếp cận:
- Tiếp cận vị trí khó trước, dễ sau. Ví dụ: Với tổn thương góc bờ cong nhỏ, tiếp cận và cắt rìa rôn thương sát góc bờ cong trước bằng dao Dual Knife
- Tiếp cận vị trí đọng nước trước. Ví dụ: Với tổn thương thực quản, tiêm nâng bên đọng nước trước, tiếp vận và cắt niêm mạc phía đọng nước trước. Tránh tiêm nâng bên phía ngược lại trước, sẽ khiến dịch tiêm dưới niêm mạc đè đẩy, gây khó khăn trong tiếp cận phía đọng nước.
- Lựa chọn dao tuỳ thuộc vào thói quen sử dụng của bác sĩ can thiệp. Đối với dạ dày, bác sĩ Cảnh thường sử dụng ITKnife2 và với thực quản, bác sĩ thường dùng dao DualKnife và ITnano.
- Sử dụng ST hood để giúp tiếp cận lớp dưới niêm mạc tốt hơn, tạo vi trường can thiệp rõ.

ST Hood – công cụ hỗ trợ quan trọng trong ESD
- Tư thế can thiệp tối ưu là tư thế bác sĩ đứng thẳng, hai màn hình đối diện và bên tay trái của bác sĩ nội soi, giữ cho tư thế của bác sĩ không bị mỏi trong những ca can thiệp kéo dài.
- Thực hành double-finger technique – kỹ thuật kiểm soát dụng cụ bằng tay trái, giúp thao tác được nhanh và chính xác, tránh phụ thuộc vào kỹ thuật viên, cũng như chủ động được vị trí dao, kìm cầm máu.

- Cầm dây soi áp sát người, tựa vào ngực để có thể kiểm soát tốt hơn, tạo biên độ dao động nhỏ (khác với khi triển khai ERCP hay EUS).
- Không có bất kỳ tài liệu hay giáo án nào mặc định bác sĩ can thiệp nên sử dụng chân trái hay phải để đạp pedal nguồn cắt đốt, nhưng theo kinh nghiệm của bác sĩ nên sử dụng chân trái để đạp pedal, chân phải có thể dùng water jet. Lý do vì tay phải của bác sĩ can thiệp luôn trong trạng thái giữ ống soi (hoặc dụng cụ), trục người bên phải của bác sĩ cần ít dao động nhất có thể, việc sử dụng chân trái cho phép bác sĩ tránh hoặc ít ảnh hưởng đến tay phải, giúp bác sĩ vừa đạp pedal vừa bóc tách ổn định.
- Dự phòng chảy máu trong ESD:
- Tiến hành cắt tách dưới niêm mạc thận trọng
- Sử dụng chế độ Đông chủ động
- Tránh cắt “mù”, trong trường hợp tầm nhìn kém, cần thay đổi hướng tiếp cận, hoặc có thể sử dụng hood để nhìn rõ vi trường
- Ứng dụng chế độ hình ảnh RDI (được tích hợp trong hệ thống Olympus X1) giúp nhận biết mạch máu để từ đó phát hiện chính xác các điểm chảy máu
- Dự phòng thủng trong ESD:
- Tiêm nâng dưới niêm mạc đầy đủ
- Không đưa dao vuông góc với lớp cơ
- Cắt tách bằng xoay ống soi theo/ngược chiều kim đồng hồ
- Sử dụng nhuần nhuyễn thao tác left/right-angle
Kết luận
ESD không chỉ là một kỹ thuật xâm lấn tối thiểu với tính hiệu quả đã được chứng minh, mà còn là bài kiểm tra toàn diện năng lực tư duy chiến lược, sự điềm tĩnh, và khả năng ra quyết định theo thời gian thực. Sự thành công của thủ thuật không bắt đầu khi dao cất chạm vào mô tổn thương, mà từ trước đó rất lâu – từ cách đánh giá bệnh nhân, chọn chiến lược tiếp cận, đến việc lên kế hoạch từng bước thao tác. Những chia sẻ trong bài viết không thay thế kinh nghiệm lâm sàng, hi vọng có thể là một phần bản đồ định hướng cho những bác sĩ trẻ đã và đang trên hành trình chinh phục một kỹ thuật có nhiều ý nghĩa như ESD.
Về chuyên mục ENDOSTORY
ENDOSTORY là chuyên mục chia sẻ ca lâm sàng nội soi tiêu hóa thực tiễn thực hiện bởi Lenus Việt Nam, hướng tới mục tiêu mang lại những thông tin hữu ích dành cho các bác sĩ nội soi. Mỗi tuần một “câu chuyện” sẽ được chọn lọc và đăng tải lên fanpage Lenus Việt Nam vào lúc 20h ngày Thứ Sáu.
Chuyên mục được cố vấn chuyên môn bởi BS. Trần Đức Cảnh – chuyên gia chẩn đoán và điều trị ung thư sớm. Không chỉ là bác sĩ trực tiếp tham gia rất nhiều những ca ESD phức tạp, bác sĩ Trần Đức Cảnh còn là người thầy đào tạo kỹ thuật ESD cho rất nhiều các bác sĩ nội soi trẻ tại Việt Nam, góp phần phổ biến rộng rãi kỹ thuật được coi là “chìa khoá vàng” trong điều trị ung thư sớm đường tiêu hoá này. Tinh thần chia sẻ để lan toả của bác sĩ chính là một phần cảm hứng cho sự ra đời của hành trình “kể chuyện nội soi” ENDOSTORY này.
Chương trình đang đi những bước đi đầu tiên, sẽ rất cần những ý kiến đóng góp để hoàn thiện. Mọi ý kiến đóng góp / trao đổi vui lòng inbox fanpage Lenus Việt Nam hoặc gửi về email [email protected] để chúng tôi có thể được lắng nghe.