[ENDOSTORY #1] Khi tổn thương lớn vượt nhiều nếp niêm mạc – Giải pháp từ kỹ thuật “tạo hầm” Tunneling trong thực hiện ESD
Trong nội soi đại tràng, việc xử lý những tổn thương lớn, lan rộng, đặc biệt khi các tổn thương này nằm vượt qua các nếp niêm mạc, luôn là một thách thức. Theo Bác sĩ Trần Cảnh, với những ca như vậy, có thể nghĩ tới hai biến thể của ESD là “tạo đường hầm dưới niêm” Tunneling method hoặc tạo túi PCM (Pocket Creation Method), và ở ca lâm sàng được giới thiệu trong bài này, phương pháp Tunneling được ứng dụng và đã giúp xử trí một tổn thương khó.
Tiếp cận tổn thương: Nhận diện và phân loại
Thông tin về bệnh nhân: Bệnh nhân nam, 68 tuổi, đến khám vì rối loạn tiêu hóa và đau bụng, chưa từng nội soi đại tràng trước đó. Khi tiến hành nội soi, một tổn thương phẳng, lan rộng được phát hiện tại đại tràng lên. Tổn thương chiếm hơn ¾ chu vi lòng đại tràng và vượt qua hai nếp niêm mạc, gây khó quan sát toàn diện từ một góc nhìn.
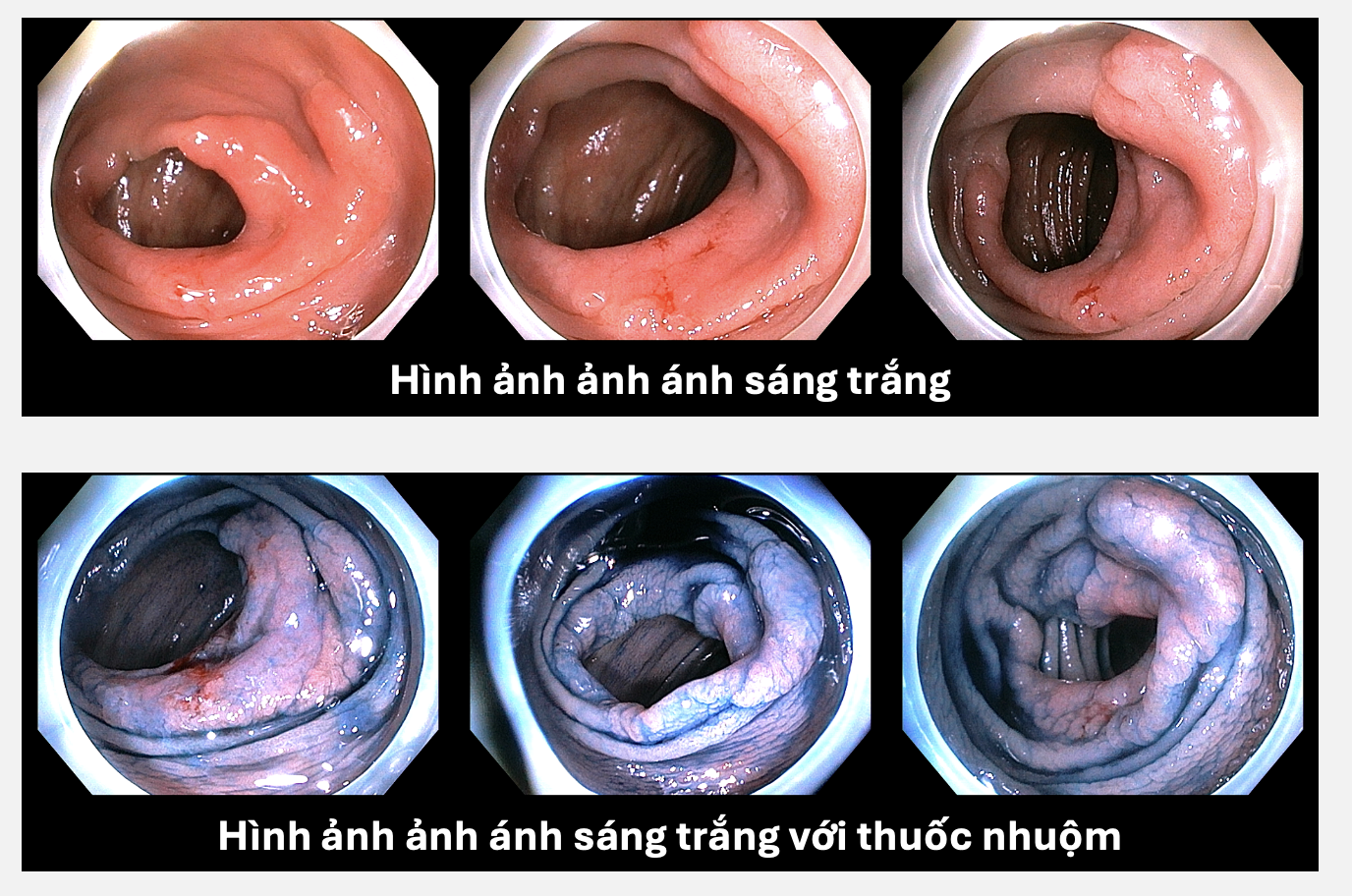
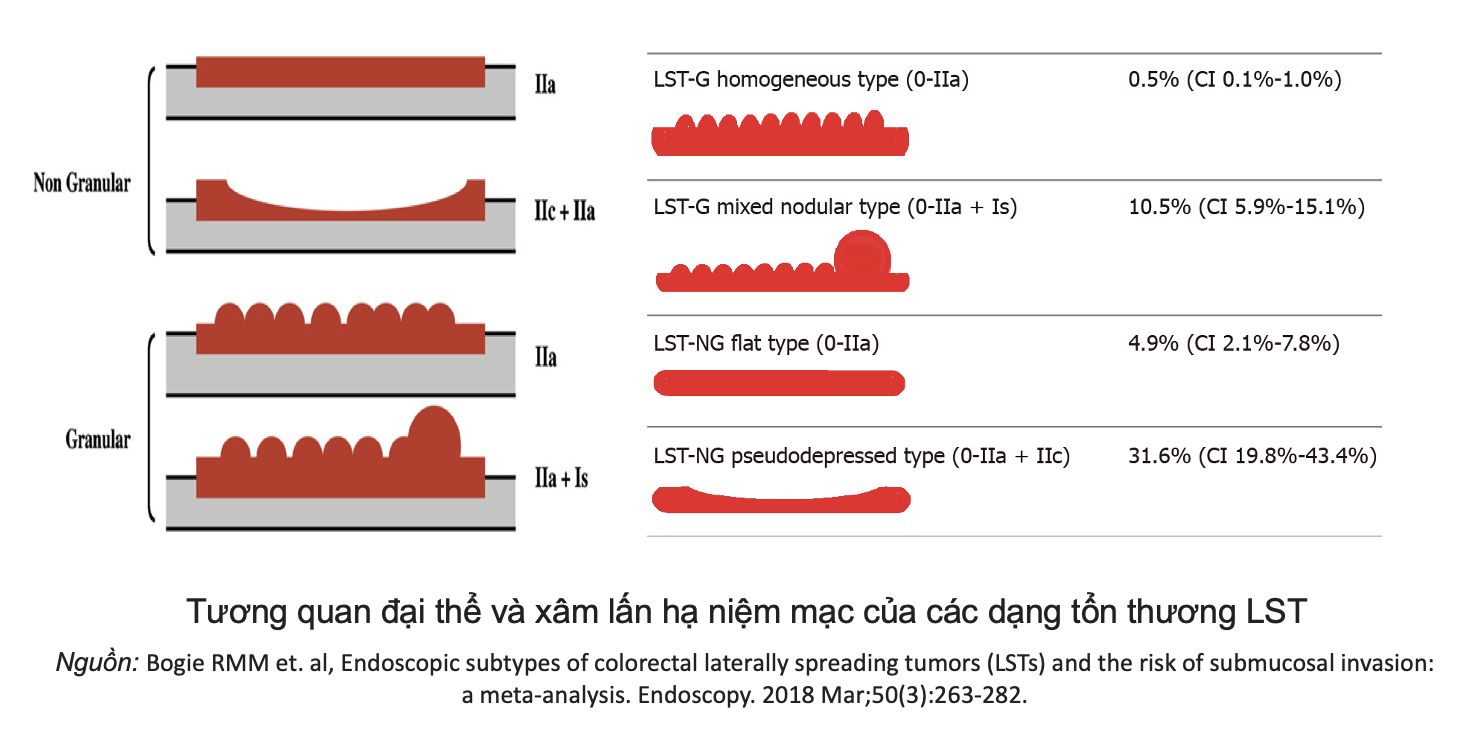
Đánh giá về mặt hình thái, tổn thương của bệnh nhân phù hợp với phân loại LST-NG (Laterally Spreading Tumor – Non Granular) hay còn gọi là khối u lan bên bên dạng không hạt.
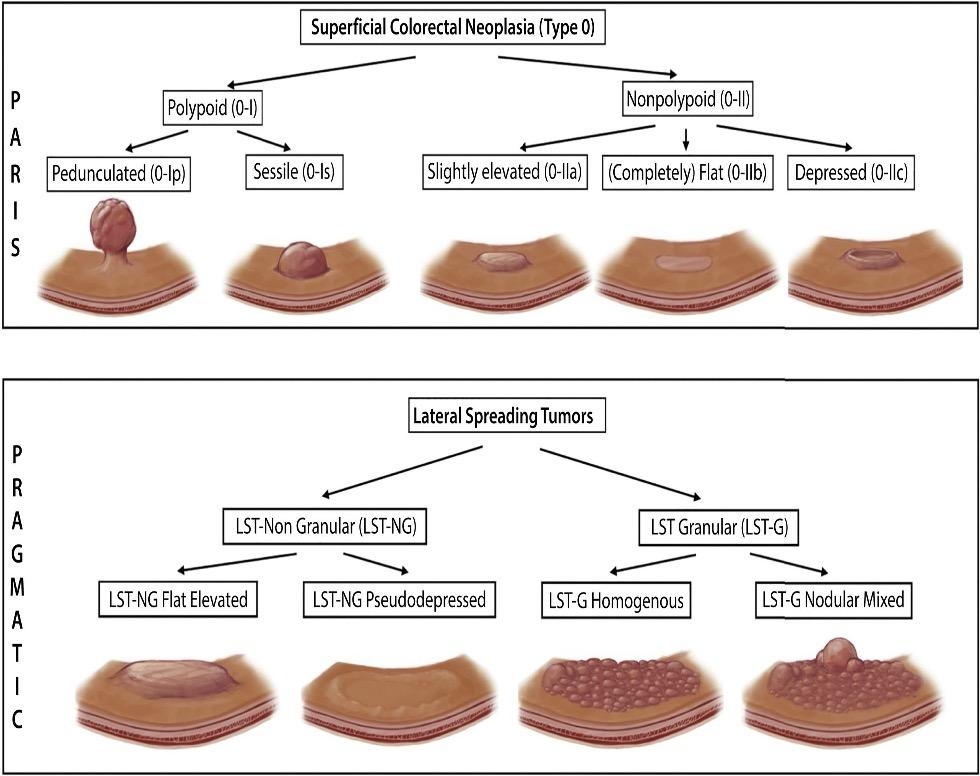
LST (Laterally Spreading Tumor) hay còn gọi là khối u lan rộng bên – được định nghĩa là những tổn thương ≥10mm, phát triển theo chiều ngang trên bề mặt niêm mạc đại tràng. Phần lớn các tổn thương này không có triệu chứng lâm sàng rõ rệt.
LST được chia thành hai nhóm chính:
- LST-G (Granular type): dạng hạt, có thể đồng nhất (homogeneous) hoặc dạng nốt hỗn hợp (nodular mixed).
- LST-NG (Non-granular type): dạng không hạt, bao gồm thể phẳng (flat) và thể giả lõm (pseudodepressed).
Theo phân tích tổng hợp của Bogie, các đặc điểm hình thái này liên quan tới nguy cơ xâm lấn dưới niêm mạc. Theo đó, các tổn thương dạng không hạt có giả lõm hoặc dạng hạt có nốt có nguy cơ cao xâm lấn dưới niêm mạc, tương ứng với tỉ lệ là lần lượt là 31% và 10,5 %.
Đánh giá nguy cơ xâm lấn: Vai trò của NBI và phân loại JNET
Để xác định mức độ xâm lấn tiềm tàng, hình ảnh tổn thương của bệnh được đánh giá dưới Narrow Band Imaging (NBI). Kết quả ghi nhận JNET type 2A, với cấu trúc mạch máu phân bố đều, dạng chấm nhỏ và kích thước đồng nhất – gợi ý tổn thương u tuyến lành tính, nằm trong lớp niêm mạc, nguy cơ xâm lấn nông.
Phân loại JNET là công cụ hiệu quả để bác sĩ nội soi phân tầng nguy cơ ác tính:
- Type 1: thường gặp trong polyp tăng sản, ít nguy cơ
- Type 2A: u tuyến tăng sinh độ thấp, trong niêm mạc
- Type 2B và 3: nguy cơ cao hơn, nghi ngờ xâm lấn sâu → thường cần phẫu thuật.
Với tổn thương type 2A, phương án điều trị nội soi hoàn toàn khả thi, nếu đảm bảo cắt trọn tổn thương một cách an toàn.

Lựa chọn phương pháp can thiệp ESD
Tổn thương có kích thước lớn (> 20mm), vượt nếp, niêm mạc mỏng và dính – là những yếu tố khiến kỹ thuật EMR khó được thực hiện hiệu quả, đồng thời tăng nguy cơ sót mô tổn thương.
Trong trường hợp này, ESD là lựa chọn phù hợp, với khả năng cắt trọn nguyên khối tổn thương (en bloc) và đánh giá rìa cắt rõ ràng. Tuy nhiên, vì vị trí và địa hình tổn thương phức tạp (vượt nếp), cần một chiến lược tiếp cận ổn định hơn, khi đó, hai phương pháp có thể cân nhắc là phương pháp tạo túi PCM (Pocket-Creation Method) và phương pháp “tạo hầm” Tunneling – và ở đây, bác sĩ đã lựa chọn thực hiện kỹ thuật “đào hầm” Tunneling Method.
Các bước cơ bản của phương pháp Tunneling
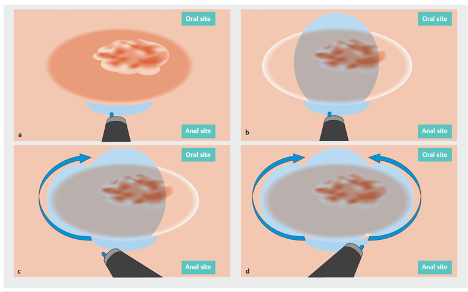
Tunneling Method là kỹ thuật tạo đường hầm dưới niêm, giúp tiếp cận tổn thương từ bên trong lớp dưới niêm một cách ổn định và có kiểm soát. Các bước thực hiện như sau:
- Rạch niêm mạc ở hai điểm cực xa (oral site) và cực gần (anal site)
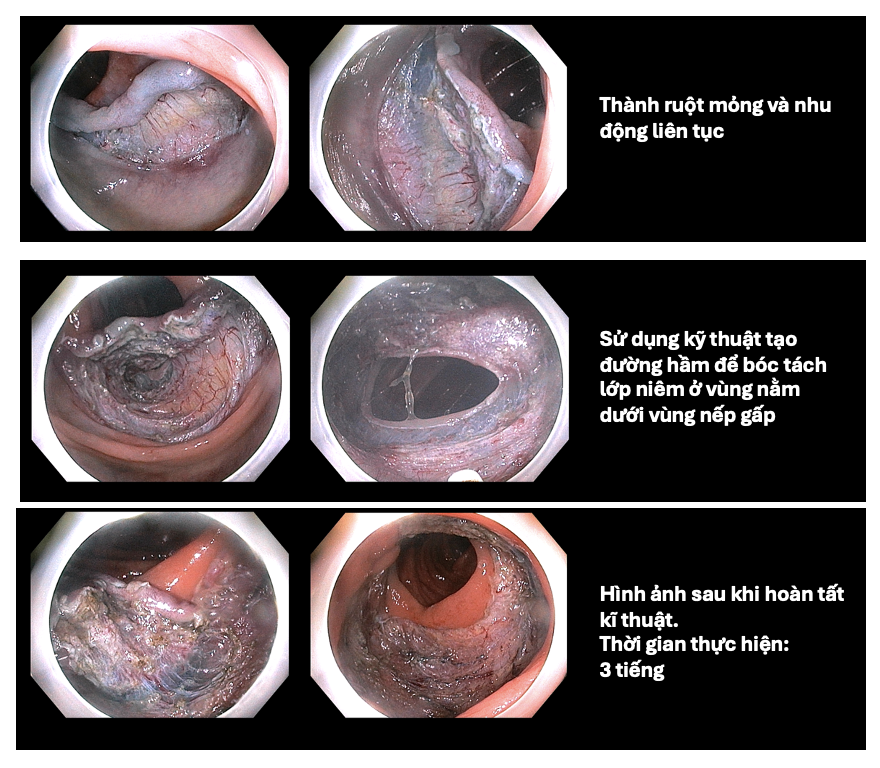
- Tạo đường hầm dưới tổn thương bằng cách bóc tách lớp dưới niêm mạc từ cực gần tới cực xa.
- Sau khi đường hầm đã được tạo, tiến hành cắt phần niêm mạc còn lại quanh chu vi tổn thương.
- Tiến hành phẫu tích toàn bộ phần hạ niêm mạc còn lại để lấy tổn thương nguyên khối làm mô bệnh học.
Ưu điểm của phương pháp Tunneling
- Giữ định hướng rõ ràng trong suốt quá trình bóc tách: Việc tạo một đường hầm dưới niêm giúp bác sĩ duy trì tầm nhìn ổn định, không bị che khuất bởi nếp gấp niêm mạc hay tổn thương quá lớn.
- Tăng hiệu quả kiểm soát mạch máu lớn: Nhờ tạo đường hầm dưới niêm mạc, bác sĩ có thể tiếp cận và xử lý các mạch lớn một cách chủ động, giúp hạn chế chảy máu, giữ trường quan sát sạch, và tăng độ an toàn cũng như hiệu quả của toàn bộ thủ thuật.
- Kỹ thuật này phù hợp với các tổn thương có kích thước lớn hoặc lan rộng, tạo điều kiện để bóc tách dứt điểm toàn bộ tổn thương mà không cần chia nhỏ để xử lý, giảm nguy cơ bỏ sót tổn thương.
Kết quả, thủ thuật được thực hiện thành công sau 3 giờ.
Kết luận
Ca bệnh này là minh họa điển hình cho việc ứng dụng kỹ thuật tạo hầm trong xử lý tổn thương khó – LST-NG lớn, vượt nếp, nằm ở vị trí khuất. Việc quan sát kỹ lâm sàng, sử dụng NBI để phân loại JNET, hiểu rõ đặc tính của LST, và lựa chọn kỹ thuật ESD phù hợp đã giúp đảm bảo hiệu quả điều trị và an toàn tối đa.
Tài liệu tham khảo:
- Bogie RMM et al. Endoscopic subtypes of colorectal laterally spreading tumors (LSTs) and the risk of submucosal invasion: a meta-analysis. Endoscopy. 2018 Mar;50(3):263-282.
- Kudo SE et al. Flat and depressed types of early colorectal cancers: from East to West. Gastrointest Endosc Clin N Am. 2008 Jul;18(3):581-93, xi.
- Fukuzawa M et al, History of endoscopic submucosal dissection and role for colorectal endoscopic submucosal dissection: A Japanese perspective. Gastrointestinal Intervention. 2012;1(1):30-35
Về chuyên mục ENDOSTORY
ENDOSTORY là chuyên mục chia sẻ ca lâm sàng nội soi tiêu hóa thực tiễn thực hiện bởi Lenus Việt Nam, hướng tới mục tiêu mang lại những thông tin hữu ích dành cho các bác sĩ nội soi. Mỗi tuần một “câu chuyện” sẽ được chọn lọc và đăng tải lên fanpage Lenus Việt Nam vào lúc 20h ngày Thứ Sáu.
Chuyên mục được cố vấn chuyên môn bởi BS. Trần Đức Cảnh – chuyên gia chẩn đoán và điều trị ung thư sớm. Không chỉ là bác sĩ trực tiếp tham gia rất nhiều những ca ESD phức tạp, bác sĩ Cảnh còn là người thầy đào tạo kỹ thuật ESD cho rất nhiều các bác sĩ nội soi trẻ tại Việt Nam, góp phần phổ biến rộng rãi kỹ thuật được coi là “chìa khoá vàng” trong điều trị ung thư sớm đường tiêu hoá này. Tinh thần chia sẻ để lan toả của bác sĩ chính là một phần cảm hứng cho sự ra đời của hành trình “kể chuyện nội soi” ENDOSTORY này.
Chương trình đang đi những bước đi đầu tiên, sẽ rất cần những ý kiến đóng góp để hoàn thiện. Mọi ý kiến đóng góp / trao đổi vui lòng inbox fanpage Lenus Việt Nam hoặc gửi về email [email protected] để chúng tôi có thể được lắng nghe.